 Ngày đăng: 07/05/2024
Ngày đăng: 07/05/2024“Phẫu thuật Bạch Mai” là công trình nghiên cứu được công bố trên tạp chí World journal of surgical oncology số 140 ngày 5/5/2023. Tạp chí World journal of surgical oncology là tạp chí uy tín hàng đầu, chuyên về phẫu thuật ung thư. Là sản phẩm sáng tạo của Trung tâm Phẫu thuật Tiêu hóa, Bệnh viện Bạch Mai, phương pháp “Phẫu thuật Bạch Mai” giúp phẫu thuật triệt để, khắc phục nhiều hạn chế so với các phương pháp khác.
Xuất viện sau 10 ngày “đại phẫu” cắt bỏ khối ung thư đại tràng
Chỉ trước Tết cổ truyền vài ngày, trong khi nhà nhà, người người nô nức chuẩn bị đón Tết thì Trung tâm Phẫu thuật Tiêu hóa, Bệnh viện Bạch Mai tiếp nhận cụ Nguyễn Văn H (*), 94 tuổi nhập viện vì đi ngoài phân đen. Tiền sử, bệnh nhân H có tăng huyết áp, đái tháo đường, u phì đại tiền liệt tuyến… Soi đại tràng của người bệnh có nhiều dịch máu đen, đại tràng góc gan có khối u sùi chiếm toàn bộ chu vi, bề mặt xuất huyết, máy soi không đi tiếp được…
Cắt lớp vi tính ổ bụng: Dày thành đại lên không đều, chỗ dày nhất 14mm, trên đoạn dài 48mm, ngấm thuốc mạnh, thâm nhiễm mỡ xung quanh
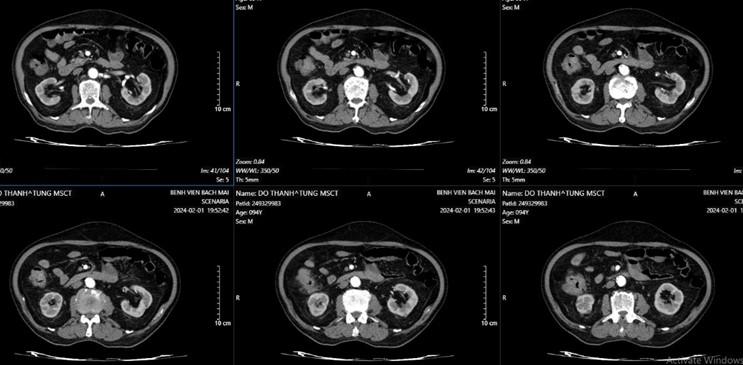
Hình 1: Dày thành không đều đại tràng phải
Các bác sĩ kết luận, bệnh nhân H mắc ung thư đại tràng. Tuy nhiên, trước khi bước vào đại phẫu, với thể trạng yếu, tuổi cao, nhiều bệnh nền thì cần nâng cao thể trạng cho cụ. Bệnh nhân được chỉ định truyền khối hồng cầu, điều trị ổn định tình trạng xuất huyết tiêu hóa và nhiễm khuẩn tiết niệu, đường máu, kèm tập phục hồi chức năng hô hấp trước phẫu thuật. Ngày 19/2/2024, bệnh nhân được ekip bác sĩ của Trung tâm Phẫu thuật Tiêu hóa thực hiện “Phẫu thuật Bạch Mai”. Đây là một quy trình thực hiện phẫu thuật nội soi hoàn toàn cắt đại tràng phải kèm cắt toàn bộ mạc treo, thắt mạch máu trung tâm, nạo vét hạch D3 theo tiêu chuẩn phẫu thuật triệt căn ung thư và thực hiện miệng nối trong cơ thể. Quá trình phẫu thuật diễn ra trong 150 phút, lượng máu mất trong mổ không đáng kể.
Sau mổ, bệnh nhân được áp dụng chương trình ERAS (Chương trình tăng cường chăm sóc phục hồi sớm sau mổ): bệnh nhân vận động sớm với sự hỗ trợ của nhân viên y tế và người nhà, ăn lỏng ngay ngày thứ 1 sau phẫu thuật. Bệnh nhân có nhu động ruột vào ngày thứ 2 và tập ăn đặc ngày thứ 3. Và chỉ 10 ngày sau cuộc đại phẫu, ngày 29/2, bệnh nhân H đã hồi phục hoàn toàn và đủ sức khỏe để xuất viện.

Hình 2: Bệnh nhân tập vận động sau mổ
Hình 3: Vết mổ nội soi
Xuất viện sau 9 ngày “đại phẫu”
Cùng tuổi “bách niên” giống cụ H, ngày 01/4/2024, cụ bà Phạm Thị L (*), 94 tuổi cũng vào viện vì đại tiện khó kèm nhày máu. Cụ L cũng mắc chứng cao huyết áp kèm sốt cao 39 độ. Chụp cắt lớp: Tổn thương đông đặc thùy trên và giữa phổi phải. Dày thành không đều trực tràng cao trên đoạn 9cm, chỗ dày nhất 39mm, xâm lấn ra lớp ngoài thanh mạc, chưa xâm lấn đến mạc treo trực tràng, tạo khối lồi vào lòng trực tràng gây hẹp. Kết quả Nội soi: Khối sùi loét nham nhở chiếm gần hết lòng chu vi cách rìa hậu môn 8cm, máy soi không qua được.
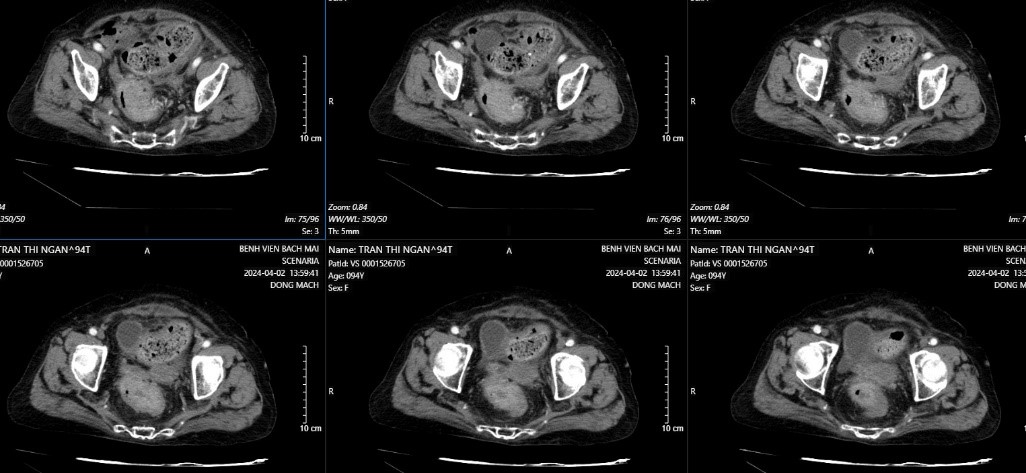
Hình 4. CLVT hình ảnh u trực tràng bệnh nhân L.
Sau khi hội chẩn đa chuyên khoa, cụ L. được điều trị tích cực: Kháng sinh, hỗ trợ và tập phục hồi chức năng hô hấp, nâng cao dinh dưỡng, bù điện giải. Sau 2 tuần điều trị nội khoa tích cực, tình trạng sức khỏe của cụ L. đã ổn định. Ngày 17/4/2024, sau khi hội chẩn đa chuyên khoa lần 2, các phẫu thuật viên của Trung tâm Phẫu thuật Tiêu hóa đã tiến hành phẫu thuật nội soi cắt đoạn đại tràng sigma, trực tràng, nạo vét hạch D3. Ca phẫu thuật chỉ trong hơn 90 phút với lượng mất máu không đáng kể.
Sau mổ, cụ L tập ăn lỏng và ngồi dậy sớm ngay từ ngày thứ nhất. Ngày thứ hai, bệnh nhân có nhu động ruột và tập đứng với sự hỗ trợ của nhân viên y tế và người nhà. Ngày thứ 3, bệnh nhân được cho ăn đặc. Ngày thứ 5 sau mổ, cụ L có thể đi lại sinh hoạt nhẹ nhàng như bình thường. Bệnh nhân cũng được áp dụng ERAS thường quy, vận động sớm, ăn sớm và vẫn tập phục hồi chức năng hô hấp để tránh các biến chứng về tim phổi sau mổ.
Hình 5. BN tự vận động đi lại sau mổ
Bàn luận về kết quả của 2 ca mổ, TS.BS. Nguyễn Ngọc Hùng cho biết: Cả hai bệnh nhân trên đều là những “bệnh nhân siêu cao tuổi” (Super-Elderly Patients - được định nghĩa là những bệnh nhân trên 85 tuổi), có nhiều bệnh lí nặng đi kèm, nguy cơ biến chứng, tử vong rất cao nếu phải phẫu thuật, đặc biệt là đại phẫu. Do vậy, thông thường phẫu thuật viên cũng như gia đình người bệnh rất e ngại khi quyết định phẫu thuật cho người bệnh siêu cao tuổi, nhiều gia đình người bệnh chỉ chọn biện pháp điều trị giảm nhẹ hoặc thậm chí từ chối điều trị. Sau khi thuyết phục 2 bệnh nhân này và thân nhân họ, trước mổ và sau mổ chúng tôi đều đánh giá kĩ lưỡng dinh dưỡng, nguy cơ ngã, khả năng hình thành huyết khối, khả năng hô hấp, vận động, chức năng tim phổi cũng như các bệnh lí đi kèm để có một liệu trình điều trị phù hợp nhất với từng bệnh nhân. Chính nhờ sự phối hợp đa chuyên khoa, đặc biệt chuyên khoa Gây mê hồi sức có nhiều kinh nghiệm trong điều trị bệnh nhân nặng, già yếu và ekip phẫu thuật nội soi chuyên sâu trong ung thư đại trực tràng, không chỉ 2 bệnh nhân nói trên mà còn nhiều bệnh nhân cao tuổi của Bệnh viện Bạch Mai đã được Trung tâm Phẫu thuật Tiêu hóa phẫu thuật thành công, xuất viện với kết quả rất tốt./.
Diệu Hiền
*Tên bệnh nhân đã được thay đổi để đảm bảo tính riêng tư của người bệnh
Đón xem Kỳ 2: Nhận diện Ung thư đại trực tràng? Yếu tố nguy cơ? Vì sao người cao tuổi dễ mắc và các phương pháp điều trị…