 Ngày đăng: 25/12/2024
Ngày đăng: 25/12/2024Những chia sẻ của TS. BS Mai Quốc Tùng, Phó giám đốc Trung tâm Khám chữa bệnh theo yêu cầu và Quốc tế, Bệnh viện Lão khoa Trung ương, Phó Trưởng bộ môn Mắt, Khúc xạ nhãn khoa Đại học Y Hà Nội và TS. BS Nguyễn Quang Bảy, Trưởng khoa Nội tiết - Đái tháo đường, Bệnh viện Bạch Mai trong Hội thảo khoa học về “Quản lý bệnh võng mạc đái tháo đường có gì mới?” vừa diễn ra tại Bệnh viện Bạch Mai đã mang lại nhiều kiến thức y khoa lý thú, hỗ trợ cập nhật chuyên môn cho nhân viên y tế.

Theo nghiên cứu, tỷ lệ mắc bệnh võng mạc đái tháo đường năm 2020 là 22,27%, khoảng hơn 103 triệu người mắc. Dự kiến đến năm 2045 tỷ lệ này tăng lên khoảng 55,6% với khoảng hơn 160 triệu người mắc. Bệnh đã và đang trở thành gánh nặng đối với người bệnh, gia đình và xã hội.
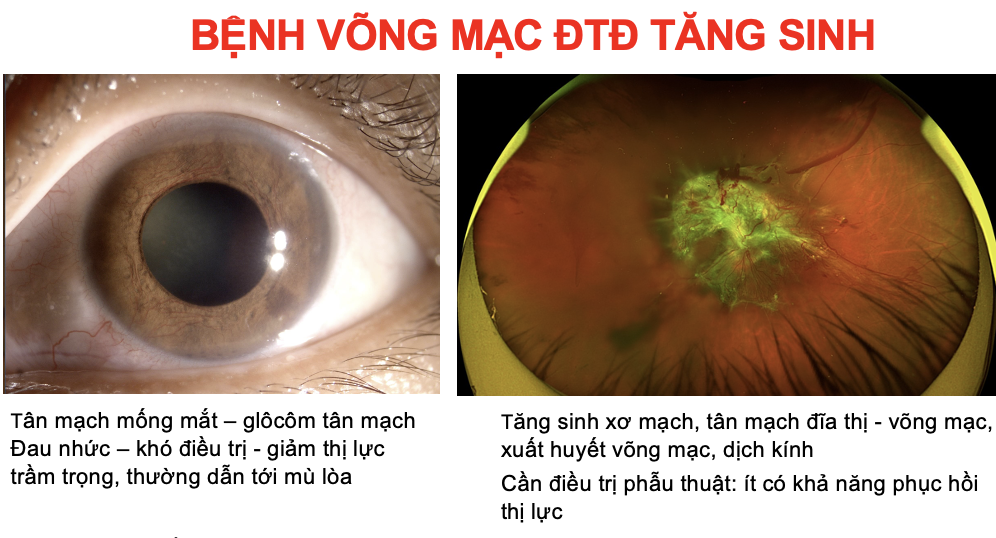
Ở nhiều quốc gia, bệnh võng mạc đái tháo đường là nguyên nhân chính gây mù loà với nhóm người trong độ tuổi lao động. Khoảng 1/5 số bệnh nhân đái tháo đường có bệnh võng mạc ở các mức độ khác nhau. Khoảng 1/10 bệnh nhân đái tháo đường có nguy cơ bị đe doạ thị lực do bệnh võng mạc. Trong số 103 triệu người trưởng thành năm 2020 mắc võng mạc đái tháo đường có hơn 47 triệu người bị bệnh ở mức độ nặng cần được điều trị tích cực để bảo tồn thị lực. Chi phí cho điều trị võng mạc đái tháo đường khá cao, trung bình ước tính khoảng 629 USD/bệnh nhân/năm.
Triệu chứng và biểu hiện của bệnh võng mạc đái tháo đường thường không rõ, giai đoạn đầu chưa có ảnh hưởng nhiều về thị lực. Chỉ khi người bệnh có các biểu hiện khó chịu nhìn mờ, ruồi bay, đi khám thì đã ở giai đoạn đe doạ thị lực.
Có một thực tế, bệnh võng mạc đái tháo đường là một trong những biến chứng giao thoa nên việc chẩn đoán càng khó. Biến chứng mắt thường bị bỏ quên nhiều nhất do hầu như không có triệu chứng rõ ràng. Ở góc độ khác, với bệnh võng mạc đái tháo đường, bác sĩ nội tiết thường không có công cụ để chẩn đoán, còn bác sĩ mắt thì sau khi chẩn đoán lại không thể đưa ra quyết định điều trị các yếu tố nguy cơ và không thể theo dõi thường xuyên được.
Theo TS. BS Mai Quốc Tùng: Cần phát hiện bệnh ở giai đoạn sớm khi chưa ảnh hưởng đến thị lực (giai đoạn không tăng sinh nhẹ và trung bình chưa có phù hoàng điểm). Cần tăng cường các phương pháp điều trị bệnh võng mạc đái tháo đường giai đoạn này để phòng tiến triển đến các giai đoạn đe dọa thị lực. Đặc biệt, tăng cường phối hợp giữa bác sĩ nội tiết và bác sĩ chuyên khoa mắt. Bác sĩ nội tiết chỉ định bệnh nhân đi khám để có thể phát hiện sớm từ khi chưa có bệnh hoặc bệnh ở giai đoạn nhẹ.
Dưới góc độ bác sĩ nội tiết, TS. BS Nguyễn Quang Bảy, Trưởng khoa Nội tiết - Đái tháo đường, Bệnh viện Bạch Mai nhấn mạnh, các bác sĩ nội tiết cần kiểm soát tốt tất cả các yếu tố nguy cơ, các biến chứng, có những chiến lược để bệnh nhân đái tháo đường kiểm soát, đạt được mục tiêu đường huyết, huyết áp, lipid máu, hướng tới ổn định bệnh, giảm nguy cơ, chậm tiến triển, duy trì cuộc sống chất lượng dài lâu.
“Kiểm soát tốt đường huyết và huyết áp từ sớm là quan trọng nhất trong phòng ngừa và điều trị bệnh võng mạc đái tháo đường. Ngoài ra, Fenofibrate - một loại thuốc điều trị rối loạn lipid máu đã được chứng minh có tác dụng làm giảm tiến triển bệnh võng mạc đái tháo đường, độc lập với tác dụng lên Lipid máu, bảo vệ bệnh võng mạc và bệnh hoàng điểm giai đoạn sớm ở nhiều nhóm bệnh nhân đái tháo đường. Theo các hướng dẫn của Bộ Y tế, Fenofibrate được chỉ định để điều trị bệnh võng mạc đái tháo đường giai đoạn chưa tăng sinh”, TS. BS Nguyễn Quang Bảy cho biết thêm.
Chương trình khép lại với sự tham gia thảo luận của đông đảo y bác sĩ, những người làm việc trong lĩnh vực y tế qua hai hình thức trực tiếp và trực tuyến.
Nguyên Hà - Thành Dương