 Ngày đăng: 08/10/2025Tác giả: Đỗ Hằng
Ngày đăng: 08/10/2025Tác giả: Đỗ HằngĐột quỵ là một cấp cứu y khoa khẩn cấp, trong đó mỗi phút trôi qua đều có thể quyết định giữa sự sống và di chứng nặng nề. Bên cạnh can thiệp y học kịp thời, quản lý thuốc và Dược lâm sàng đóng vai trò then chốt, giúp tối ưu hóa điều trị và hạn chế biến chứng.
Tại Hội thảo khoa học “Giải pháp phòng ngừa và tối ưu hóa điều trị trên bệnh nhân đột quỵ” do Viện Đào tạo và Nghiên cứu Y Dược Bạch Mai tổ chức chiều 7/10, ThS.DSCKII. Bùi Thị Ngọc Thực – Phó Trưởng khoa Dược, Bệnh viện Bạch Mai – đã chia sẻ nhiều lưu ý quan trọng về sử dụng và phối hợp thuốc trong điều trị đột quỵ.
“Sử dụng thuốc đúng cách và tránh tương tác bất lợi là yếu tố sống còn, giúp tối ưu hiệu quả điều trị và giảm biến chứng cho bệnh nhân đột quỵ,” ThS. Bùi Thị Ngọc Thực nhấn mạnh.

ThS.DSCKII. Bùi Thị Ngọc Thực – Phó Trưởng khoa Dược, Bệnh viện Bạch Mai (ngồi giữa) đã chia sẻ nhiều lưu ý quan trọng về sử dụng và phối hợp thuốc trong điều trị đột quỵ.
Tối ưu điều trị với thuốc chống huyết khối
Các thuốc chống huyết khối (gồm thuốc chống kết tập tiểu cầu và thuốc chống đông máu) là nền tảng trong điều trị và dự phòng đột quỵ. Tuy nhiên, nhóm thuốc này luôn tiềm ẩn nguy cơ chảy máu cao, đòi hỏi theo dõi sát sao.
1. Thuốc chống kết tập tiểu cầu (Aspirin, Clopidogrel, Ticagrelor)
Aspirin: Cần cân nhắc kỹ ở bệnh nhân có nguy cơ loét hoặc chảy máu tiêu hóa. Người bệnh cần được theo dõi dấu hiệu xuất huyết, đặc biệt khi phối hợp với thuốc có nguy cơ chảy máu như NSAIDs.
Clopidogrel: Là tiền chất (prodrug), cần được chuyển hóa qua men gan CYP2C19 để phát huy tác dụng. Việc dùng chung với thuốc ức chế CYP2C19 (như Omeprazole, Esomeprazole) có thể làm giảm hiệu quả và tăng nguy cơ tái phát đột quỵ. Pantoprazole hoặc Lansoprazole là lựa chọn thay thế an toàn hơn.
Ticagrelor: Không phải tiền chất, song cần lưu ý tương tác với các thuốc ức chế mạnh CYP3A4 (một số thuốc kháng nấm, kháng virus), có thể làm tăng nồng độ thuốc và nguy cơ chảy máu.
2. Thuốc chống đông đường uống (Warfarin, NOACs/DOACs)
Warfarin (kháng Vitamin K): Cần theo dõi INR thường xuyên để điều chỉnh liều. Warfarin tương tác phức tạp với nhiều loại thuốc (kháng sinh, hạ mỡ máu, chống nấm) và thực phẩm (rau xanh, trà), có thể làm tăng hoặc giảm INR đột ngột. Người bệnh cần được tư vấn kỹ về chế độ ăn và dùng thuốc phối hợp.
NOACs/DOACs (Dabigatran, Rivaroxaban, Apixaban): Nhóm này ít tương tác hơn Warfarin nhưng vẫn cần lưu ý các tương tác qua men CYP3A4 và chất vận chuyển P-glycoprotein (P-gp), đặc biệt ở bệnh nhân suy thận, nhằm tránh tăng nồng độ thuốc và nguy cơ chảy máu.
Quản lý các bệnh lý đi kèm
Bệnh nhân đột quỵ thường có nhiều bệnh lý nền như tăng huyết áp, đái tháo đường, rối loạn lipid máu, do đó việc phối hợp thuốc cần đặc biệt thận trọng.
Kiểm soát huyết áp: Việc điều trị tăng huyết áp trong đột quỵ cấp phải tuân thủ phác đồ nghiêm ngặt. Mục tiêu huyết áp khác nhau tùy vào loại đột quỵ (nhồi máu hay xuất huyết) và việc có sử dụng thuốc tiêu sợi huyết hay không.
Kiểm soát đường huyết: Tăng đường huyết sau đột quỵ làm tổn thương não nặng hơn. Cần điều chỉnh liều insulin và thuốc hạ đường huyết cẩn trọng để tránh hạ đường huyết quá mức, dễ bị nhầm lẫn với triệu chứng thần kinh.
Điều trị rối loạn lipid máu: Statin liều cao (Atorvastatin, Rosuvastatin) được khuyến cáo sớm cho bệnh nhân đột quỵ nhồi máu, bất kể mức cholesterol ban đầu. Cần theo dõi tác dụng phụ trên gan, cơ và tương tác với các thuốc chuyển hóa qua men CYP.
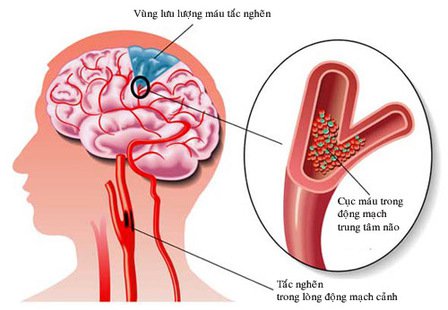
Những lưu ý dược lâm sàng quan trọng khác
Thuốc ảnh hưởng đến nhận thức: Cần hạn chế các thuốc gây lẫn, rối loạn ý thức như thuốc an thần hoặc kháng histamine thế hệ cũ, vì có thể làm trầm trọng thêm triệu chứng thần kinh.
Chức năng thận và gan: Đánh giá và điều chỉnh liều các thuốc như chống đông, kháng sinh, giảm đau dựa trên chức năng gan – thận là bắt buộc, nhằm tránh tích lũy thuốc và ngộ độc.
Dự phòng loét do stress, hút dịch dạ dày: PPI thường được dùng để dự phòng, nhưng cần theo dõi tương tác với Clopidogrel như đã nêu.
Phối hợp chặt chẽ - Chìa khóa an toàn điều trị
Quản lý dược lâm sàng cho bệnh nhân đột quỵ là một quy trình phức tạp, đòi hỏi phối hợp chặt chẽ giữa bác sĩ lâm sàng, dược sĩ lâm sàng và điều dưỡng. Việc nắm vững các tương tác và lưu ý khi sử dụng, phối hợp thuốc chống huyết khối, thuốc hạ áp, hạ đường huyết… chính là chìa khóa để đảm bảo an toàn và nâng cao chất lượng điều trị cho người bệnh.