 Ngày đăng: 17/11/2025Tác giả: GS.TS. Mai Trọng Khoa, PGS.TS. Phạm Cẩm Phương, BSNT Nguyễn Ngọc Ánh - Trung tâm YHHN&UB, BV Bạch Mai
Ngày đăng: 17/11/2025Tác giả: GS.TS. Mai Trọng Khoa, PGS.TS. Phạm Cẩm Phương, BSNT Nguyễn Ngọc Ánh - Trung tâm YHHN&UB, BV Bạch MaiTheo GLOBOCAN 2022, ung thư phổi đứng đầu thế giới về số ca mắc mới (2.480.301 ca, chiếm 12,4%) và tử vong (1.817.172 ca, chiếm 18,7%). Tại Việt Nam, ung thư phổi xếp thứ ba về tỷ lệ mắc (13,5%) và đứng thứ hai về tỷ lệ tử vong (18,8%).
Một trong những thách thức lớn nhất của ung thư phổi là phần lớn bệnh nhân được phát hiện ở giai đoạn muộn. Dù tỷ lệ sống sau 5 năm ở giai đoạn đầu có thể đạt 20-30% nếu được phẫu thuật triệt căn, khoảng 85% bệnh nhân lại được chẩn đoán khi bệnh đã tiến triển.
Sự phát triển của kỹ thuật sàng lọc bằng CT ngực liều thấp (LDCT) đã giúp phát hiện nhiều nốt phổi nhỏ. Tuy nhiên, các nốt ác tính thường có biểu hiện không điển hình trên phim, gây khó khăn trong phân biệt với tổn thương lành tính. Trí tuệ nhân tạo (AI) vì vậy được nghiên cứu và ứng dụng nhằm phân tích đa tham số, hỗ trợ bác sĩ phát hiện sớm ung thư phổi, giảm sai sót và nâng cao hiệu quả chẩn đoán.
Dưới đây là một ca bệnh ứng dụng AI trong chẩn đoán và điều trị sớm ung thư phổi tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai.
Bệnh sử
Bệnh nhân N.T.T Giới tính: Nam, 69 tuổi
Lí do vào viện: Đau thắt lưng phải
Bệnh sử
Đợt này, bệnh nhân xuất hiện cơn đau quặn thận phải, được chẩn đoán là sỏi thận phải, đã được tán sỏi thận qua da tại khoa Phẫu thuật Tiết niệu. Sau đó, bệnh nhân tình cờ chụp CT ngực phát hiện hiện u thùy trên phổi trái chuyển Trung tâm Y học hạt nhân & Ung bướu, bệnh viện Bạch Mai đánh giá và điều trị tiếp.
Tình trạng lúc vào viện:
- Bệnh nhân tỉnh, tiếp xúc tốt
- PS=0
- Thể trạng trung bình, chiều cao: cm, cân nặng: kg.
- Da niêm mạc hồng, không phù, không xuất huyết dưới da.
- Hạch ngoại vi không sờ thấy
- Phổi rì rào phế nang 2 bên rõ, không rale.
- Bụng mềm, không chướng.
- Gan lách không sờ thấy.
- Nhịp tim đều, T1, T2 rõ, không có tiếng tim bệnh lí.
Tiền sử:
- Bản thân: Tăng huyết áp đang điều trị amlodipin 5 mg/ngày. Tai biến mạch máu não năm 2022 không để lại di chứng, Hút thuốc lá 20 bao-năm
- Gia đình: Chưa phát hiện bất thường
Cận lâm sàng (trước mổ)
- Công thức máu: Hồng cầu 4.4 T/L, Hb 134 g/L, Bạch cầu 6.5 G/L và Tiểu cầu 226 G/L.
- Sinh hóa: Ure 5 mmol/L, Creatinin 81 mol/l
- Tổng phân tích nước tiểu: trong giới hạn bình thường
- Điện giải đồ: trong giới hạn bình thường
- Đông máu: trong giới hạn bình thường
- HbsAg (-), HCV (-), HIV (-)
- CEA: 5.88 ng/mL, Cyfra 21-1: 3.74 ng/mL (Tăng)
- Chụp CT ngực: Hình ảnh đám tổn thương kính mờ có bờ tua gai thùy trên phổi trái

Hình 1 : Thùy trên phổi trái có đám tổn thương kính mờ, bờ tua gai kích thước 10x13 mm
- Chụp CT bụng: Hình ảnh giãn đài bể thận và niệu quản phải do sỏi niệu quản đoạn 1/3 trên. Sỏi đài dưới thận phải.
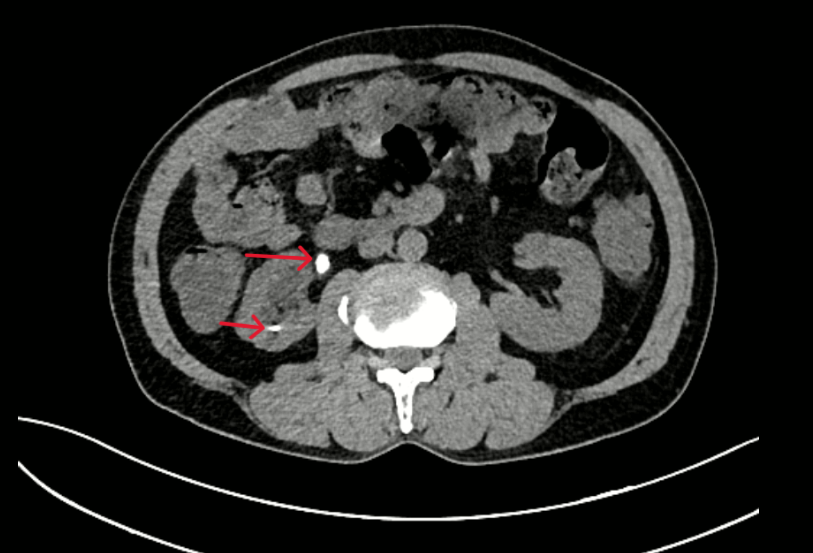
Hình 2: Thận phải: Hình dạng và kích thước bình thường, nhu mô có nang 32mm. Đài bể thận giãn đường kính trước sau 15mm, đài dưới có sỏi kích thước 5mm. Niệu quản đoạn 1/3 trên giãn đường kính 9mm, có sỏi kích thước 7x13mm.
MRI sọ não:
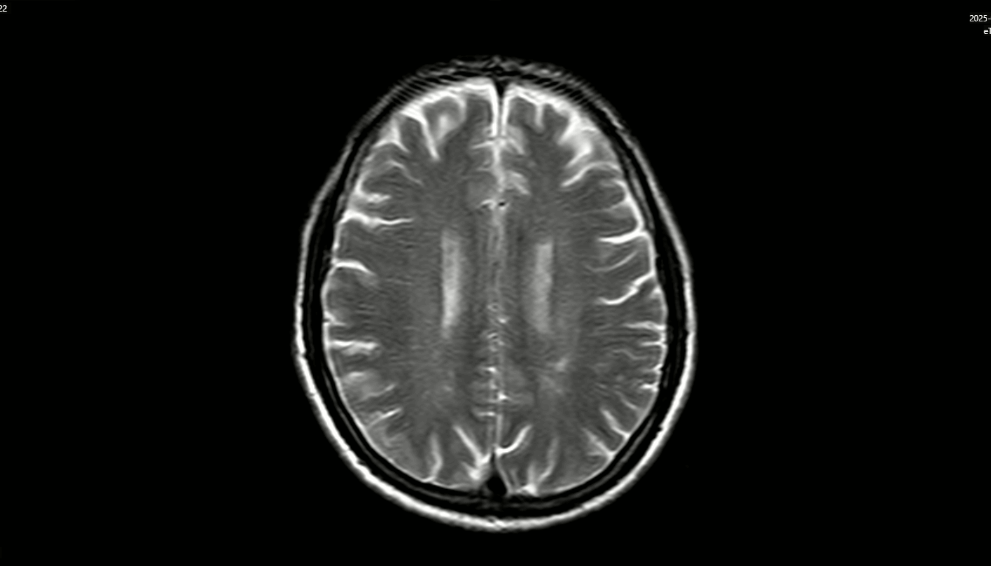
Hình 3: MRI sọ não chưa phát hiện tổn thương thứ phát
PET/CT:

Hình 4: Hình ảnh vài đám tổn thương dạng kính mờ bờ tua gai ở thùy trên phổi trái, lớn nhất kích thước 17x17 mm, tăng nhẹ hấp thu FDG (SUVmax: 2.4) – Theo dõi do viêm.

Hình 5: Hình ảnh đài - bể thận phải giãn độ II, còn sonde JJ niệu quản - bàng quang, nang thận phải đường kính 35 mm
Chẩn đoán sơ bộ: Theo dõi ung thư thùy trên phổi trái cT1N0M0
Xử trí: Tổn thương phổi trên CT được sử dụng AI để phân tích, xác suất nốt kính mở ờ thùy trên phổi trái là tổn thương ác tính khoảng 97%. Bệnh nhân được hội chẩn hội đồng có chỉ định phẫu thuật. Bệnh nhân được phẫu thuật nội soi cắt một thùy phổi kèm nạo vét hạch.
Cận lâm sàng (sau mổ)
- Giải phẫu bệnh sau mổ (u phổi): Ung thư biểu mô tuyến kết hợp viêm lao. Hạch nhóm 5: Tổ chức xơ mỡ lành tính. Hạch nhóm 6: Hạch viêm mạn tính. Hạch nhóm 10: Hạch viêm lao.
- Xét nghiệm gene: Không phát hiện đột biến EGFR, ALK
Chẩn đoán xác định: Ung thư biểu mô tuyến thùy trên phổi trái, pT1aN0M0, đã phẫu thuật, giai đoạn IA/ Lao phổi/Tăng huyết áp/ Tai biến mạch máu não cũ
Hướng xử trí tiếp: Theo dõi định kì + Điều trị lao phổi.
Bệnh nhân xuất hiện cơn đau quặn thận phải, được chẩn đoán sỏi thận và điều trị tán sỏi qua da tại Khoa Phẫu thuật Tiết niệu. Tình cờ chụp CT ngực, phát hiện u thùy trên phổi trái nên bệnh nhân được chuyển đến Trung tâm Y học hạt nhân và Ung bướu để đánh giá và điều trị.
Lời bàn
Các dữ liệu tổng hợp cho thấy hệ thống AI có độ nhạy 0,87 và độ đặc hiệu 0,87 trong chẩn đoán ung thư phổi; tỷ lệ bỏ sót 13%, tỷ lệ chẩn đoán sai 12%. Với diện tích dưới đường cong ROC lên tới 0,93, AI đang cho thấy tiềm năng lớn trong hỗ trợ sàng lọc ung thư phổi giai đoạn sớm, giúp bác sĩ rút ngắn thời gian đánh giá và tăng độ chính xác.
Với ung thư phổi không tế bào nhỏ giai đoạn IA, phẫu thuật là phương pháp điều trị nền tảng. Sau mổ, bệnh nhân cần theo dõi định kỳ 6 tháng/lần trong 2 năm đầu bằng khám lâm sàng, xét nghiệm và CT có tiêm thuốc cản quang.
Tỷ lệ sống sau 5 năm của ung thư phổi đạt 70% ở giai đoạn I nhưng giảm xuống dưới 5% ở giai đoạn IV, cho thấy việc phát hiện sớm có ý nghĩa quyết định.