 Ngày đăng: 08/11/2023
Ngày đăng: 08/11/2023Có khoảng 25% bệnh nhân đã có di căn xa tại thời điểm chẩn đoán, và khoảng 50% bệnh nhân UTĐTT sẽ tiến triển di căn. Mặc dù có tỉ lệ di căn đáng kể, tỷ lệ sống 5 năm cho tất cả các giai đoạn của UTĐTT đã được cải thiện nhiều trong 4 thập kỷ qua.
Trong UTĐTT có khoảng 42% bệnh nhân có đột biến gen KRAS exon 2, khoảng 10% bệnh nhân có đột biến gen KRAS ở exon 3 hoặc exon 4, khoảng 5-7% có đột biến gen NRAS và thêm vào đó, khoảng 5-10% bệnh nhân có đột biến gen BRAF. Tại Việt Nam xét nghiệm đột biến gen trước điều trị giai đoạn muộn: KRAS/NRAS, BRAF, tình trạng MSI/MMR (+/-) EGFR; HER2 đã được áp dụng rộng rãi và định hướng điều trị cho bệnh nhân.
Sau đây chúng tôi ghi nhận và báo cáo một trường hợp ung thư trực tràng trung bình di căn phổi có đột biến gen KRAS(+), BRAS(-)
Bệnh Nhân: Nguyễn.V.C Giới: Nam Tuổi: 59 tuổi
Ngày vào viện: 19/09/2023
Lý do vào viện: Đi ngoài nhiều lần có lẫn nhầy máu.
Bệnh sử: Các vào viện 4 tháng bệnh nhân xuất hiện triệu chứng đi ngoài nhiều lần, thi thoảng có nhầy máu, thi thoảng có táo bón, ăn uống được, không buồn nôn, sút 2 cân/tháng. Đợt này bệnh nhân đi ngoài nhiều lần kèm mệt mỏi. Đi khám phát hiện khối u trực tràng -> vào Trung tâm Y học Hạt nhân và Ung bướu điều trị.
Tiền sử: Trĩ đã cắt 2 lần; Nghiện rượu đã bỏ cách 1 năm; Không có tiền sử dị ứng; Hút thuốc lá, thuốc lào đã bỏ 5 năm.
Tiền sử gia đình: Anh trai bị u đường mật.
Khám lâm sàng
Cận Lâm sàng
Công thức máu: Hồng cầu: 3.81 T/L (Thiếu máu nhẹ), Bạch cầu: 4.92 G/L (Tăng), Tiểu cầu: 452G/L (trong giới hạn bình thường).
Sinh hóa máu: Ure: 5,7 mmol/l, Creatinine: 74 umol/l, GOT: 23 U/L , GPT: 20U/L (trong giới hạn bình thường).
Chất chỉ điểm ung thư: CEA: 3,41 ng/mL (trong giới hạn bình thường).
Chẩn đoán hình ảnh
Nội Soi trực tràng:
 |
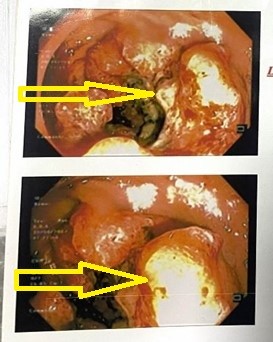 |
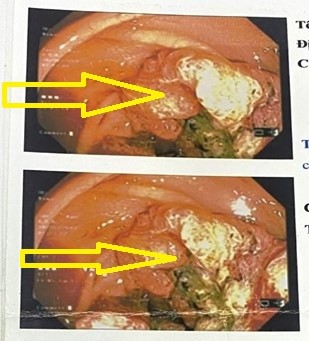
Hình 1: Hình ảnh nội soi
Khối u cách rìa hậu môn 8cm có tổn thương sùi loét chiếm gần hết chu vi, máy soi không qua được
Chụp MRI ổ bụng và tiểu khung:
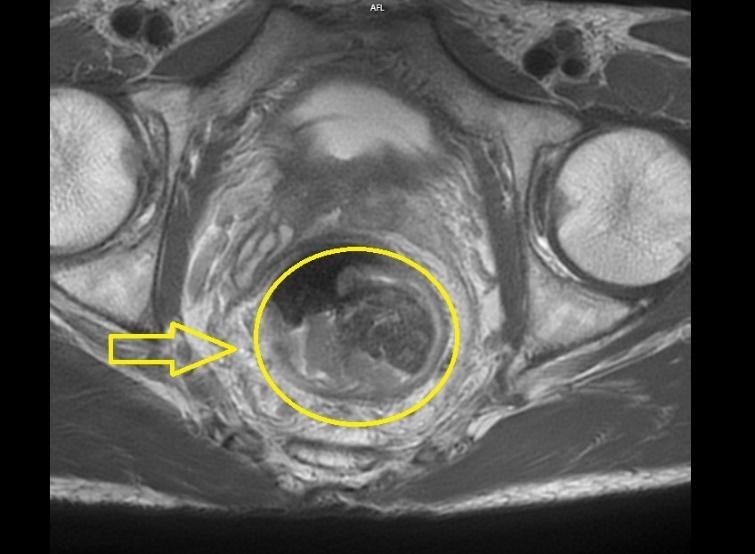 |
Hình 2: Hình chụp MRI
Hình ảnh khối u cách rìa hậu môn 80mm, trên đoạn dài 50mm. Khối u ôm quanh thành trực tràng, dày không đều quanh chu vi gây chít hẹp lòng ruột, chỗ dày nhất ở 6h-9h (18mm). Tổn thương có xâm lấn lớp cơ trực tràng, có lan đến tổ chức mỡ ngoài thành trực tràng cách > 1mm.
Chụp CT lồng ngực:
|
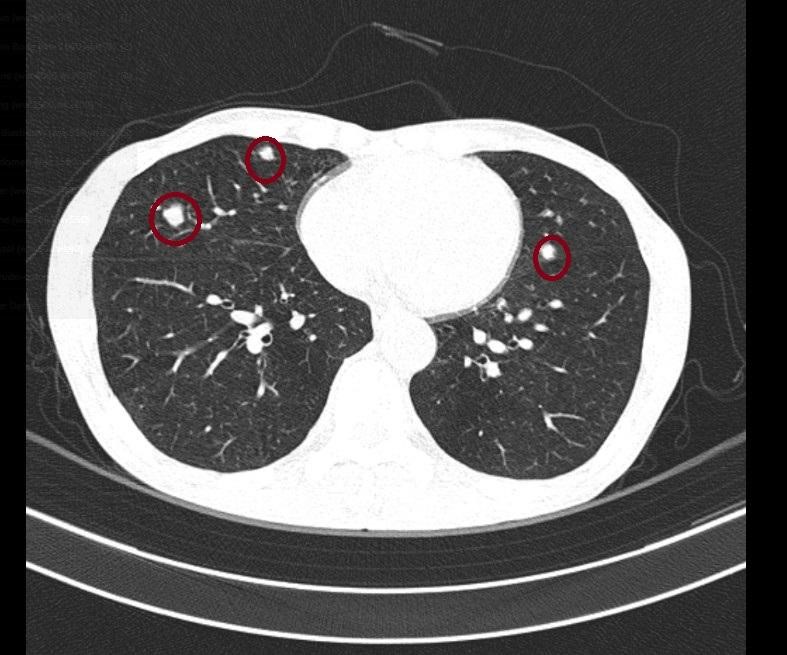
Hình 3:Hình ảnh chụp CLVT
Hình ảnh các nốt đặc, bờ không đều, đường kính lớn nhất 10mm ở 2 bên phổi
Sinh thiết tổn thương có kết quả mô bệnh học là: Ung thư biểu mô tuyến xâm nhập.
Chẩn đoán xác định: Ung thư biểu mô tuyến trực tràng trung bình di căn phổi T3N2Mx.
Bệnh nhân được chỉ định làm xét nghiệm tìm đột biến gen.
Kết quả hóa mô miễn dịch là: Mô u không suy giảm hệ thống ghép cặp DNA.
Xét nghiệm gen: BRAF (-) KRAS (+).
Nhận định: Liệu pháp kháng EGFR không được khuyến cáo là lựa chọn đầu tay điều trị cho bệnh nhân mắc bệnh RAS hoang dã bên phải mCRC (metastatic colorectal cancer: UTĐTT di căn) và phù hợp với các tuyên bố đủ điều kiện theo khuyến nghị, những bệnh nhân này nên được điều trị bằng hóa trị và liệu pháp kháng VEGF (Vascular Endothelial Growth Factor: yếu tố tăng trưởng nội mô mạch máu). Liệu pháp kháng EGFR không được khuyến cáo cho bệnh nhân với mCRC đột biến RAS.
Sau khi hội chẩn hội đồng chuyên môn, bệnh nhân được chỉ định điều trị bằng phác đồ 2 thuốc hóa chất kèm điều trị đích: XELOX kết hợp Bevacizumab
Sau quá trình điều trị 1 chu kỳ đã đạt cải thiện được bước đầu, bệnh nhân đỡ đi ngoài, phân thành khuôn, không còn nhầy máu, ăn uống tốt, không nôn, không buồn nôn, thể trạng ổn định. Bệnh nhân sẽ tiếp tục điều trị và theo dõi trong những đợt tiếp theo.
Tóm lại: Trong điều trị UTĐTT giai đoạn di căn, vai trò của điều trị đích đã được khẳng định qua các nghiên cứu, giúp cải thiện thời gian sống, bệnh không tiến triển, tăng tỉ lệ đáp ứng. Hiện nay, tại Việt Nam, phương pháp này đang được áp dụng khá phổ biến.
GS. T.S Mai Trọng Khoa, BSNT. Nguyễn Mậu Thái,
ThS. BS. Bùi Quang Lộc, SV. Phạm Ngọc Minh