 Ngày đăng: 10/12/2024
Ngày đăng: 10/12/2024Hội thảo khoa học “Bước tiến mới trong điều trị nhiễm nấm xâm lấn trên các đối tượng nguy cơ cao” vừa được tổ chức tại Bệnh viện Bạch Mai đã mang lại nhiều thông tin hữu ích, giúp tăng cường hiệu quả chuyên môn cho cán bộ y tế. Các chuyên gia, bác sĩ đến từ Hội Hồi sức Cấp cứu & Chống độc Hà Nội và các tỉnh phía Bắc, các Trung tâm điều trị chuyên sâu của Bệnh viện Bạch Mai đã chỉ ra rằng: Nhiễm nấm xâm lấn thường có nguy cơ cao đối với người bệnh có tình trạng suy giảm miễn dịch, các bệnh lý giảm bạch cầu, điều trị hoá chất, ung thư, ghép tạng, ghép tế bào. Bệnh nhân mắc các bệnh mãn tính: Đái tháo đường, suy thận, bệnh đường hô hấp. Các yếu tố môi trường cũng là một trong những nguy cơ.
Tình trạng nhiễm nấm xâm lấn, tỷ lệ gia tăng theo năm và đứng hàng đầu là Candida. Trên thế giới có tới hơn 1 tỷ người sống phơi nhiễm với nấm xâm lấn. Hàng năm có khoảng 11,5 triệu người nhiễm bệnh và khoảng 1,6 triệu ca tử vong. Nhiễm nấm xâm lấn ít được quan tâm, tỷ lệ tử vong cao tương đương với bệnh lao và cao gấp 3 lần so với sốt rét. Tại các nước đang phát triển, tỷ lệ nhiễm nấm xâm lấn thường cao và tỷ lệ kháng thuốc của các căn nguyên nấm cao đang là thách thức đối với y tế. Tại Bệnh viện Bạch Mai, năm 2021, kết quả nghiên cứu của Khoa Vi sinh trên mẫu lấy từ 97 người bệnh khi làm kháng sinh đồ cho thấy chỉ có 5 bệnh nhân tiếp nhận và tỷ lệ kháng thuốc cao.
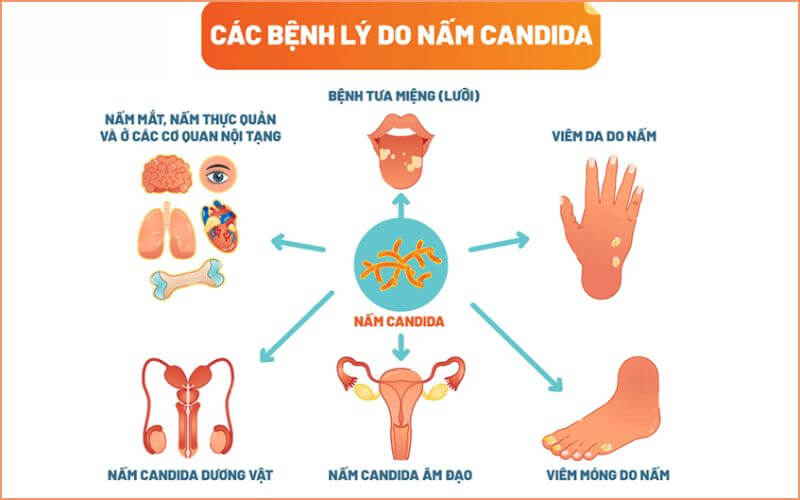
Tháng 7/2021, Bộ Y tế đã ban hành khuyến cáo chẩn đoán và điều trị nhiễm nấm xâm lấn. Tài liệu này đã mở ra bước tiến mới, giúp các bác sĩ lâm sàng có thêm cơ sở, thông tin tiếp cận và chẩn đoán nấm. Tuy nhiên, tình hình chung của việc tiếp cận và chẩn đoán bệnh vẫn còn nhiều khó khăn bởi triệu chứng không rõ ràng, ít đặc hiệu và thường muộn. Để chẩn đoán được nhiễm nấm cần dựa vào nhiều căn cứ: Cơ địa nguy cơ nhiễm nấm của bệnh nhân, dấu hiện lâm sàng, vi sinh học, mô bệnh học. Đặc biệt các bác sĩ lâm sàng cần nghĩ tới các yếu tố nguy cơ và đi tìm như: Bệnh máu ác tính, bạch cầu giảm, ghép tuỷ, xơ gan, ung thư tạng, HIV, ghép phổi, bệnh lý hệ thống có sử dụng thuốc ức chế… Bên cạnh đó, cũng cần lưu ý các triệu chứng lâm sàng để liên tưởng tới bệnh như sốt trên 3 ngày dù điều trị thích hợp, không có ổ nhiễm trùng rõ ràng nào, sốt tái phát sau 48h hết sốt. Các tổn thương phổi, khó thở, ho ra máu suy hô hấp, các tổ chức nghi ngờ tổn thương cơ quan…
Thường xuyên tiếp nhận và điều trị các bệnh nhân hô hấp, PGS.TS Phan Thu Phương, Giám đốc Trung tâm Hô hấp, Bệnh viện Bạch Mai chỉ ra: Nhiễm nấm phổi đang gia tăng do số lượng bệnh nhân bị ức chế miễn dịch ngày càng tăng. Chẩn đoán sớm nhiễm nấm phổi xâm lấn vẫn còn là thách thức và thường dựa trên sự kết hợp của lâm sàng, XQ, vi sinh.
“Bệnh nhân bệnh phổi, ung thư phổi, trên cơ địa có bệnh lý nền nặng nề thường gặp nhiễm nấm Aspergillus. Nguyên tắc điều trị, điều trị mục tiêu (đích), điều trị định hướng, kinh nghiệm và điều trị dự phòng. Khởi trị sớm ngay khi có chẩn đoán, hạn chế tối thiểu các tác động gây tăng tình trạng suy giảm miễn dịch: Hoá chất hoặc các thuốc ức chế miễn dịch. Điều trị sớm, tăng khả năng thành công điều trị và dễ áp dụng cho các quần thể bệnh nhân đặc thù, hoặc các bệnh nhân có nguy cơ nhiễm Aspergillus phổi xâm lấn cao hoặc các trường hợp sốt với định hướng nhiễm nấm Aspergillus. Tuy nhiên, chẩn đoán sớm nấm Aspergillus phổi xâm lấn gặp nhiều khó khăn, thách thức, dẫn đến tăng nguy cơ mắc bệnh nặng, nằm viện kéo dài. Voriconazole, Isavuconazole là các thuốc được khuyến cáo bước một trong điều trị nhiễm nấm Aspergillus phổi xâm lấn”. PGS.TS Phương nhấn mạnh.
Qua kinh nghiệm điều trị các ca lâm sàng nhiễm nấm Aspergillus phổi xâm lấn bệnh nhân ICU, trong khuôn khổ chương trình, ThS.BSNT.Nguyễn Văn Huy - Trung tâm Hồi sức cấp cứu, Bệnh viện Bạch Mai cũng chỉ ra: “Tỷ lệ nhiễm nấm Aspergillus xâm lấn ở bệnh nhân hồi sức tích cực khoảng 1,7-6,3/1.000 lần. Tỷ lệ tử vong ở những bệnh nhân không có giảm bạch cầu lên đến 63-72% do chẩn đoán muộn. Có khoảng 19 loài Aspergillus gây bệnh đã được ghi nhận. Thường gặp là A. fumigatus, A. flavus, A. niger, A. terreus, trong đó 90% là A. fumigatus. Tất cả các loài Aspergillus đều đề kháng tự nhiên với fluconazole và ketoconazole do só sự thay thế acid amin.
Là một trong những cánh cửa đứng đầu việc tiếp nhận các ca bệnh, ThS. BSNT Khương Quốc Đại, Trung tâm Cấp cứu A9 chia sẻ thêm: Nhiễm nấm xâm lấn được xác định khi có mặt của nấm sợi hoặc nấm men ở các mô sâu bằng cách xét nghiệm nuôi cấy hoặc mô bệnh học. Trong đó, nhiễm nấm máu và nhiễm nấm phổi là hai thể bệnh phổ biến nhất của nhiễm nấm xâm lấn. Phân loại dịch tễ gồm có nhiễm nấm lưu hành và nhiễm nấm cơ hội.
Những người bị suy giảm hệ miễn dịch có nguy cơ nhiễm nấm Candida cao
“Chẩn đoán và điều trị nhiễm Candida xâm lấn còn nhiều thách thức. Các xét nghiệm đặc biệt là các test chẩn đoán nhanh và kỹ thuật sinh học phân tử để có thể chẩn đoán nhanh, chính xác giúp điều trị thích hợp sớm hơn. Cần điều trị sớm và kiểm soát ổ nhiễm cho những bệnh nhân nặng đặc biệt ở những bệnh nhân sốc nhiễm trùng. Nhiễm Candida máu, bệnh nhân không giảm bạch cầu trung tính: Cần loại bỏ các nguồn nhiễm khác. Kiểm tra đáy mắt, cấy máu kiểm tra mỗi 1-2 ngày để xác định thời điểm “làm sạch” Candida máu. Dự phòng nhiễm nấm xâm lấn ở bệnh nhân nguy cơ cao ở ICU, tỉ lệ >5%. Thuốc Echinocandin là lựa chọn hàng đầu, vì an toàn, tiện lợi, diệt nấm sớm, và lợi ích cải thiện sống còn, đặc biệt cho bệnh nhân có huyết động học không ổn định, có tiếp xúc azole, và liên quan chủng Candida kháng azole”, ThS. BSNT Đại nhấn mạnh.
PGS.TS Đặng Quốc Tuấn - Chủ tịch Hội Hồi sức Cấp cứu & Chống độc Hà Nội và các tỉnh phía Bắc lần nữa nhấn mạnh: Chẩn đoán, điều trị và kháng thuốc trong điều trị nhiễm nấm xâm lấn là một trong những vấn đề đau đầu, gian nan. Phần lớn các chẩn đoán khá khó khăn, đều ở mức độ có thể, đòi hỏi không chỉ chuyên môn, kinh nghiệm mà còn độ nhạy cảm của các bác sĩ lâm sàng. Bênh cạnh đó, chi phí thuốc điều trị nhiễm nấm xâm lấn còn khá đắt đỏ. Với những nghiên cứu định hướng điều trị và thực tế lâm sàng các bác sĩ chia sẻ thực sự sẽ là những kiến thức quý giá trong chẩn đoán bệnh, góp phần tăng cường hiệu quả chuyên môn cho cán bộ y tế.
Nguyên Hà